Arthrose : les conseils clés pour garder le mouvement
Comprendre pour mieux agir
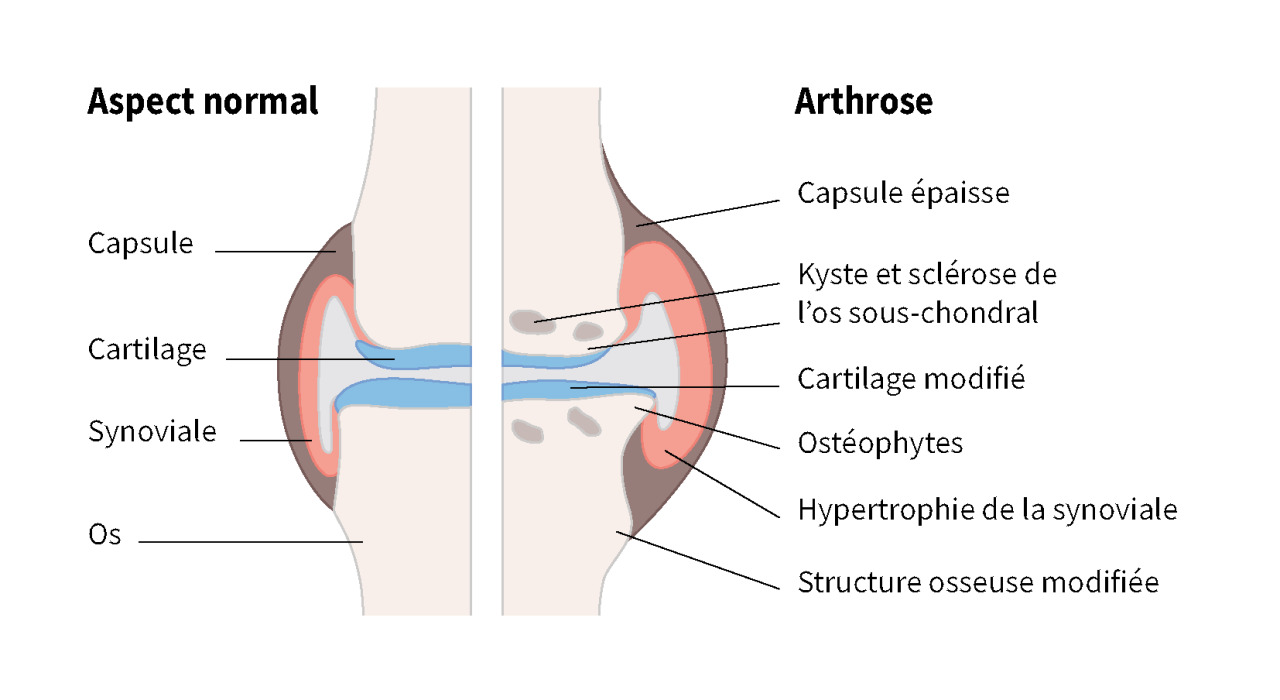
Près de 10 millions de Français vivent avec une arthrose. Le cartilage, composé principalement de collagène de type II, perd progressivement sa souplesse et sa capacité de régénération. Sous l’effet du surpoids, des microtraumatismes ou d’un terrain métabolique défavorable, les chondrocytes sécrètent des enzymes et des cytokines qui accélèrent la dégradation de la matrice. Le cartilage s’amincit, l’os sous-jacent se remodèle, et apparaissent douleurs, raideurs et parfois déformations.
Le diagnostic reste clinique avant tout : douleur mécanique à l’effort, raideur matinale brève, gêne fonctionnelle. La radiographie confirme tardivement, et l’IRM n’est à envisager qu’en cas de doute diagnostique.
Quelles différences entre les collagènes ?
Le cartilage articulaire contient surtout du collagène de type II, essentiel à sa souplesse et à sa résistance. Les compléments articulaires utilisent le plus souvent du collagène de type I, dont les effets restent modestes mais mesurables après plusieurs mois. Les peptides hydrolysés aident à entretenir la matrice du cartilage, tandis que le collagène de type II non dénaturé, pris à faible dose, agit sur la tolérance immunitaire et peut améliorer le confort articulaire.
Facteurs aggravants à cibler
Le surpoids est le premier ennemi des articulations portantes : chaque kilo en trop augmente fortement la contrainte sur les genoux et les hanches. Le manque d’activité physique affaiblit la protection musculaire et accélère l’usure. Enfin, certains sports à impacts répétés ou pivot (course sur sols durs, sports de pivot) favorisent l’apparition précoce de la pathologie.
Mesures non médicamenteuses
Le premier levier reste la perte de poids, même modérée : une réduction de 5 à 10 % du poids initial améliore significativement les symptômes articulaires, notamment au niveau du genou. L’activité physique douce entretient la mobilité et la tonicité musculaire ; la marche, le vélo ou la natation sont à privilégier. La kinésithérapie, les semelles et les orthèses de correction complètent efficacement cette prise en charge de terrain. Parmi elles, l’orthèse de pouce Velpeau® Rhiza Pro Comfort assure un maintien stable tout en préservant la préhension pouce-index. Son tricot 3D avec intérieur coton, sa plaque thermoformable et sa conception ambidextre, légère et discrète, garantissent un excellent confort au quotidien.
Soulager la douleur
Le paracétamol garde sa place en première intention, bien que limité dans les formes avancées. Les AINS sont réservés aux poussées douloureuses, en cures courtes et plutôt en gel pour limiter les effets systémiques. On rappelle aux patients que les AINS topiques imposent d’éviter le soleil pendant le traitement. Les infiltrations peuvent aussi être proposées : corticoïdes lors des poussées inflammatoires (jusqu’à trois fois par an) et acide hyaluronique en viscosupplémentation, sous forme de cures fractionnées (Synvisc®, Ostenil®, Arthrum®…) ou de mono-injections (Synvisc One® et Durolane®).
Les conseils clés à prodiguer
Proposer une activité physique douce et régulière, adaptée aux capacités du patient. Encourager une perte de poids progressive, même modérée, qui allège durablement la douleur articulaire. Mettre en avant les topiques antalgiques et les solutions phytothérapiques comme première intention. Préciser que les cures de glucosamine ou de chondroïtine nécessitent au moins deux à trois mois pour être évaluées, et qu’il est préférable de privilégier les formes médicamenteuses aux compléments alimentaires lorsque l’objectif est thérapeutique.
Cures structurantes disponibles en officine
Certains traitements d’action lente peuvent utilement compléter la prise en charge, avec un effet différé de plusieurs semaines. Les spécialités médicamenteuses telles que Structoflex® (Pierre Fabre, glucosamine sulfate 625 mg/gélule), Chondrosulf® (IBSA Pharma, chondroïtine sulfate 400 mg/gélule, 800 mg/gélule ou 1 200 mg/sachet) et Piasclédine® (Expanscience, insaponifiables de soja et d’avocat) demeurent les références documentées dans le traitement symptomatique de l’arthrose, notamment du genou et de la main. Leur statut de médicament garantit qualité, traçabilité et efficacité. Utilisées sur plusieurs mois, ces molécules améliorent la mobilité articulaire et réduisent le recours aux antalgiques.
En parallèle, les compléments alimentaires articulaires, en particulier ceux à base de collagène hydrolysé ou de collagène de type II non dénaturé, séduisent par leur naturalité et leur bonne tolérance. Plusieurs études montrent une amélioration progressive mais réelle du confort articulaire après trois à six mois de cure. Leur niveau de preuve demeure toutefois moindre, d’où l’intérêt de privilégier les formes médicamenteuses lorsque l’objectif est thérapeutique plutôt que préventif.
Phytothérapie et micronutrition
Les plantes occupent une place reconnue en soutien des douleurs articulaires chroniques. L’harpagophytum, le curcuma et le boswellia exercent une action anti-inflammatoire et antalgique complémentaire, bien documentée. Le saule blanc et la reine-des-prés, sources naturelles de salicylates, restent intéressants, mais contre-indiqués en cas de risque hémorragique ou d’antécédent ulcéreux. Les oméga-3 participeraient à la modulation de l’inflammation chronique, tandis que la correction d’un déficit en vitamine D soutient la santé osseuse et musculaire. Enfin, la capsaïcine en gel constitue une option locale efficace pour les petites articulations douloureuses, malgré une sensation de chaleur transitoire à l’application.
 Se connecter
Se connecter