Quand l'humeur flanche : quelles solutions à l'officine ?
Au comptoir, celui qui demande "quelque chose pour le stress" ou "pour mieux dormir" cherche avant tout une écoute et un cap. À nous de distinguer une tension passagère d'un trouble anxieux, une baisse de moral d'une dépression, de sécuriser la délivrance, d'apporter un vrai conseil - et de savoir orienter sans tarder. Des troubles qui concernent tous les patients, avec une prédominance féminine bien documentée.

Repérer sans banaliser
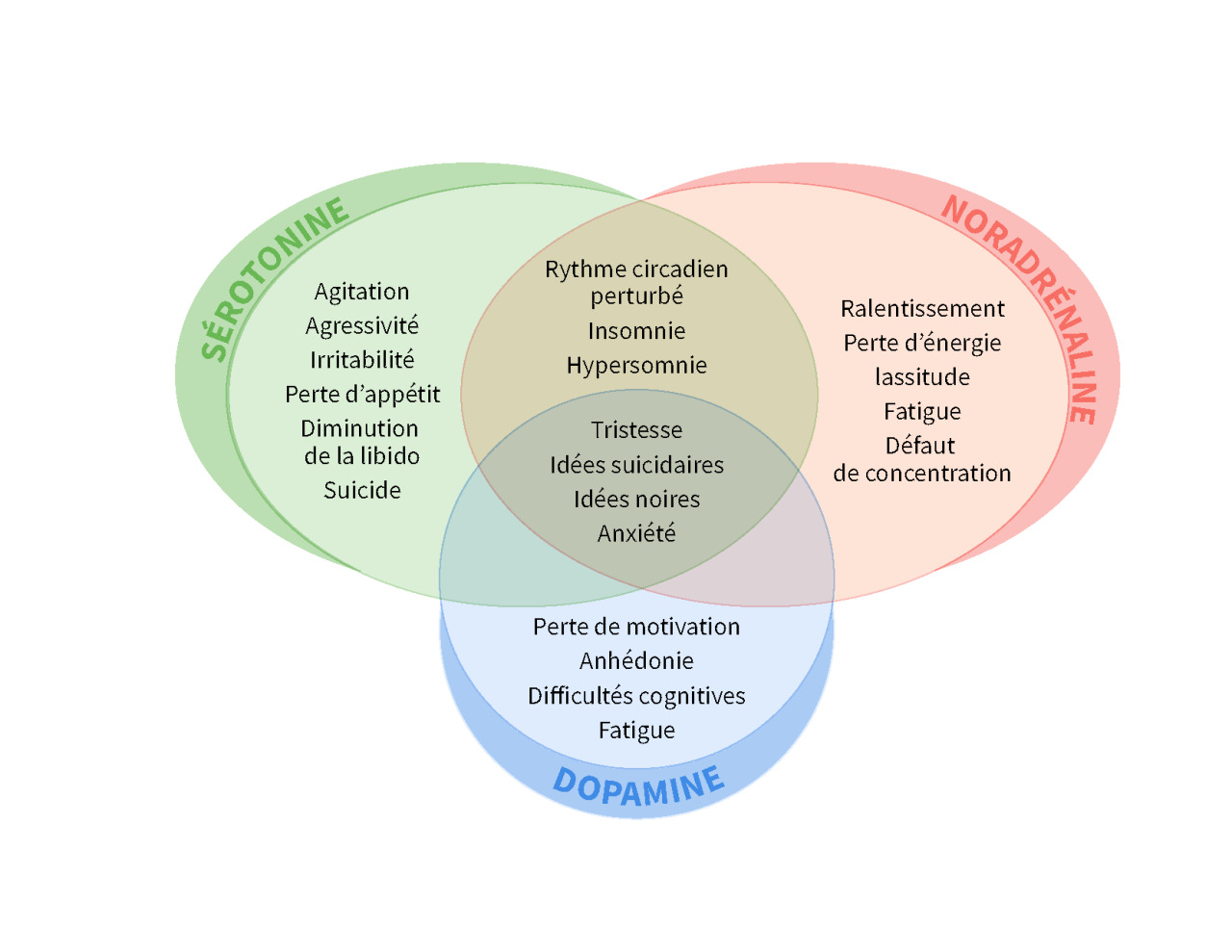
L’anxiété fait partie de la vie, mais le trouble anxieux généralisé (TAG) se distingue par une inquiétude excessive et quasi permanente depuis plus de six mois, souvent associée à une insomnie, une irritabilité, des tensions musculaires ou une fatigabilité persistante. La dépression, elle, se traduit par une tristesse durable ou une perte d’intérêt, accompagnée de troubles du sommeil ou de l’appétit, de ralentissement, de culpabilité ou d’idées noires. Ces tableaux dépassent largement la simple fatigue nerveuse : toute idée suicidaire, aggravation rapide ou repli marqué impose une orientation urgente.
Médicaments : sécuriser la délivrance officinale
Anxiété
Dans le TAG, le traitement de fond repose sur les ISRS (escitalopram, paroxétine) et les IRSNa (venlafaxine, duloxétine) : l’effet s’installe en deux à quatre semaines et se consolide sur plusieurs mois. Notre vigilance porte sur l’allongement du QT avec l’escitalopram (et le citalopram) et sur la tolérance hépatique de la duloxétine. Les BZD (alprazolam, bromazépam, diazépam, lorazépam, prazépam) restent un appoint à court terme : 12 semaines maximum, sevrage inclus, pour éviter dépendance, chutes et troubles cognitifs, surtout chez le sujet âgé.
La prégabaline dispose d’une AMM dans le TAG de l’adulte ; son usage est strictement encadré en raison du risque de mésusage et de dépression respiratoire en association avec les opioïdes. La buspirone offre une alternative non sédative, mais lente (deux à trois semaines). L’hydroxyzine se cantonne aux formes mineures, avec un risque de QT long à ne pas négliger.
Neuromédiateurs : les clés de l’action antidépresseur
Dépression
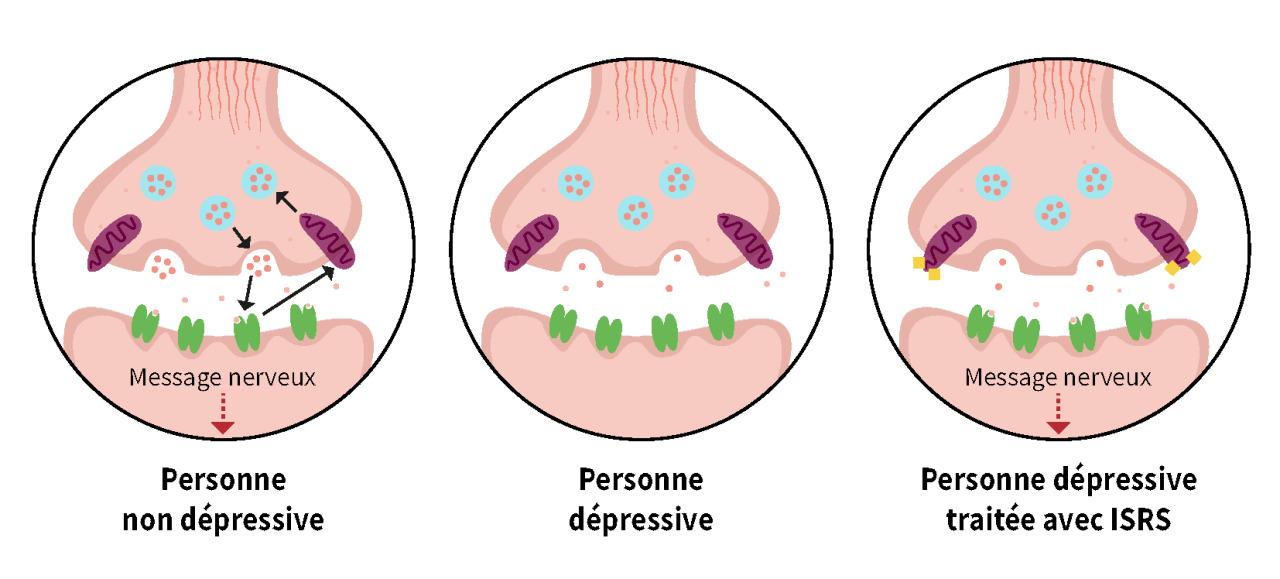
Dans la dépression, la première intention reste les ISRS et les IRSNa. L’amélioration survient en trois à cinq semaines et le traitement se poursuit au moins six mois après rémission. Les effets fréquents – nausées, troubles sexuels, prise de poids, hyponatrémie – sont à expliquer dès le départ ; les IRSNa exposent en plus à HTA et tachycardie. On reste attentif au QT sous citalopram/escitalopram, à la prudence hépatique sous duloxétine, et à certaines interactions d’usage courant. En alternative, la mirtazapine ou la miansérine peuvent convenir (souvent sédatives ; rares agranulocytoses à garder en tête). Les tricycliques et IMAO relèvent de la seconde ligne.
Le 5-HTP : une fausse bonne idée
Son efficacité n’est pas prouvée et plusieurs cas d’effets indésirables graves ont été signalés. Associé à un antidépresseur, il peut déclencher un syndrome sérotoninergique potentiellement fatal.
Compléments : une place raisonnée
Pour apaiser l’anxiété légère et favoriser le sommeil, les associations de plantes sédatives gardent toute leur pertinence : Ergystress® Sommeil (Nutergia) associe mélisse, eschscholtzia, magnésium et vitamines B pour détendre et réguler le cycle veille-sommeil, Sedivitax® CalmStress (Aboca) réunit passiflore, houblon, jujubier et aubépine, un quatuor classique pour calmer les tensions, ou encore Anxemil® (Tilman), à base de passiflore, est indiqué dans le stress léger et l’aide à l’endormissement.
Quand le stress s’accompagne de fatigue, la rhodiole aide à renforcer l’endurance émotionnelle et à réduire le découragement : Mélioran® (PiLeJe) couple rhodiole et safran, deux plantes clés dans l’équilibre de l’humeur.
Dans une dépression légère, Mildac® (Menarini) peut être proposé dans les épisodes légers, mais ses interactions enzymatiques sont majeures. Le millepertuis induit en effet certaines enzymes hépatiques du cytochrome P450 (notamment CYP3A4) et la glycoprotéine P, ce qui accélère la dégradation de nombreux médicaments et réduit leur efficacité. Toute coprescription avec antidépresseurs, contraceptifs oraux, anticoagulants ou immunosuppresseurs est donc à proscrire.
Des formules récentes ouvrent de nouvelles perspectives : Mélioran® Imedia (PiLeJe), à base de L-théanine, passiflore et rhodiole, agit rapidement, utile en amont d’un événement stressant, Mélioran® Psychobiotic (PiLeJe) illustre la tendance des psychobiotiques : une cure de 4 à 8 semaines qui agit via l’axe intestin-cerveau.
En soutien de terrain, la micronutrition complète l’approche : ErgyMag® (Nutergia) apporte magnésium et vitamines B/D, souvent déficitaires en cas de stress chronique, Bion3 Oméga 3 (P&G Health) associe oméga-3 EPA/DHA, vitamines et probiotiques : l’effet sur l’humeur est modeste, mais documenté.
La to-do liste au comptoir
« Vos troubles durent depuis combien de temps ? » : un épisode bref et réactionnel peut relever du conseil ; au-delà de deux semaines, vigilance accrue.
« Cela impacte-t-il votre sommeil, votre travail, vos relations ? » : si forte altération = avis médical.
« Avez-vous des idées de mort ou de vous faire du mal ? » : si oui = orientation immédiate vers un médecin.
« Prenez-vous actuellement un antidépresseur, un anxiolytique, un anticoagulant, ou un complément ? » : détecter les interactions (millepertuis, ISRS + AINS…).
« Êtes-vous enceinte, allaitante, ou avez-vous des antécédents médicaux ? »
« Qu’aimeriez-vous améliorer en priorité ? » : la stratégie de conseil dépend de l’attente du patient
 Se connecter
Se connecter


